肠道菌群代谢组学的应用:苯乙酸PAA能够诱发脂肪性肝病
脂肪性肝病(脂肪肝,hepatic steatosis),正严重威胁国人的健康,成为仅次于病毒性肝炎的第二大肝病,发病率在不断升高,且发病年龄日趋年轻化。代谢组学文献分享,脂肪肝一般分为酒精性脂肪肝和非酒精性脂肪肝两大类。根据脂肪变性在肝脏累及的范围,又可分为轻、中、重三型,通常脂肪含量超过肝脏重量的5%~10%时被视为轻度脂肪肝,超过10%~25%为中度脂肪肝,超过25%为重度脂肪肝。这种肝脏疾病通常与肥胖、动脉粥样硬化、酒精和糖尿病相关[1-5]。一般而言,脂肪肝属可逆性疾病,早期诊断并及时治疗常可恢复正常,比如在临床上主要应用胰岛素增敏剂、调脂药以及抗氧化剂等治疗非酒精性脂肪肝(NAFLD)。
据估计,三分之一的成年人可能具有早期阶段的NAFLD,但在疾病进展之前没有或者很少有症状呈现。代谢组学文献分享,血液检查和超声波扫描这些诊断技术只有在已经存在明显的肝损伤时才查得到,那时已经延误了治疗时机。

不过,根据发表在《Nature Medicine》上的一项研究,肠道微生物及其芳香族氨基酸代谢物-苯乙酸(phenylacetic acid,PAA)似乎也促进了疾病发展[6],表明有望通过粪便微生物移植来治疗,微生物产生的化学副产物有可能被用作疾病的早期预警信号,它们可以用简单的血检来检测。
代谢组学文献分享,为了深入研究微生物-宿主的相互作用是否促进了疾病发展,英国、西班牙、意大利等地的研究人员招募了105名研究的对象,分别是44名西班牙的妇女和61名意大利的妇女,她们正在医院准备进行胃旁路手术,以治疗肥胖。这些妇女在手术前捐赠了样本,包括粪便、尿液、血浆和肝脏活检样本。所有参与者都被列为病态肥胖,并且没有病毒性肝炎、癌症和2型糖尿病。
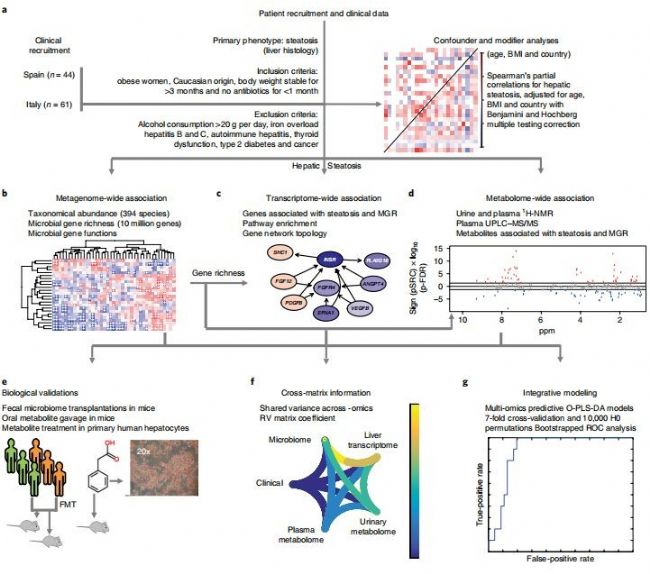
图 1 项目研究思路
如图1所示,本研究先对募集的105名研究对象的临床收集的数据信息通过数据拟合分析发现可能的临床混杂因素,比如年龄、BMI、国家;然后在进行组学分析的时候尽量使用偏向关系分析pSRC等算法对这些混杂因素校正,接着主要对56个病人进行脂肪肝分型(0、1、2、3期),并进行粪便宏基因组学、肝脏转录组学、血浆和尿液(n=102)代谢组学检测、肝脏脂肪测定、肝脏组织学图谱及其他脂肪肝相关的临床指标数据采集,后续进行跨组学关联分析、疾病诊断分型分析、粪便菌群移植实验、代谢物-细胞实验、代谢物-小鼠填喂实验等表明菌群和代谢物与脂肪肝密切相关。

图2 宏基因组学MGR与脂肪肝的关联
代谢组学文献分享,通过对粪便样本进行宏基因组学检测,以微生物基因丰富度(microbial gene richness,MGR)对样本进行分组,发现样本平均基因数是558,246 ± 154,249,进而可以划分为low MGR组和high MGR组。研究发现(图2a),随着脂肪肝的疾病发展,对于肝脂肪变性不太严重的个体,肠道微生物组中的微生物基因丰富度相对较高,而对于那些严重的肝脂肪变性病例,微生物基因丰富度较低;此外,MGR同肝功能相关指标(如γ-glutamyltransferase、alanine amino-transferase and inflammation (C-reactive protein))具有显著性负相关作用(图2b),与LDL cholesterol、Triglycerides 具有显著性正相关作用;在微生物门水平上发现Proteobacteria(变形菌门)、Actinobacteria(放线菌门) 和 Verrucomicrobia (疣微菌门)与脂肪肝临床诊断指标具有显著性正相关作用,而 Firmicutes(厚壁菌门)和Euryarchaeota (广古菌门)与脂肪肝临床诊断指标具有负相关作用。研究中还发现肝脏疾病似乎与肠道微生物组中某些基因功能的存在相一致,包括脂肪酸合成、糖代谢、支链氨基酸或芳香族氨基酸的代谢通路(图3)。

图3 肠道菌群功能模块与临床指标的偏相关结果
为了阐述清楚微生物可能作用于脂肪肝形成的靶向物质,该研究采用了核磁非靶向代谢组学和质谱的靶向代谢组学技术对血浆和尿液样本进行检测,不同于常规代谢组使用VIP值、Q值、fold-change值的差异物统计分析,而采用偏相关系数进行代谢物与脂肪肝临床指标的分析(图4),对血浆和尿液都分别通过2次对比:1)疾病分型;2)菌群MGR分型,找到2种分组下与临床指标关联代谢物(校正后P值<0.05的代谢物就是与临床指标密切关联的代谢物,如图4中红色和蓝色的点)。代谢组学文献分享,血浆和尿液中分别发现80和124个代谢物与脂肪肝临床指标具有显著性关联。如图5所示,血浆和尿液样本中的支链氨基酸(亮氨酸、异亮氨酸、缬氨酸)在脂肪肝患者中都出现显著性变化,此外还发现菌群参与苯丙氨酸代谢的副产物-苯乙酸PAA 与脂肪肝临床表型具有最强的显著性关联(p-FDR=4.69×10−5),所以后续可对PAA代谢物进行细胞和小鼠造模的功能性研究。
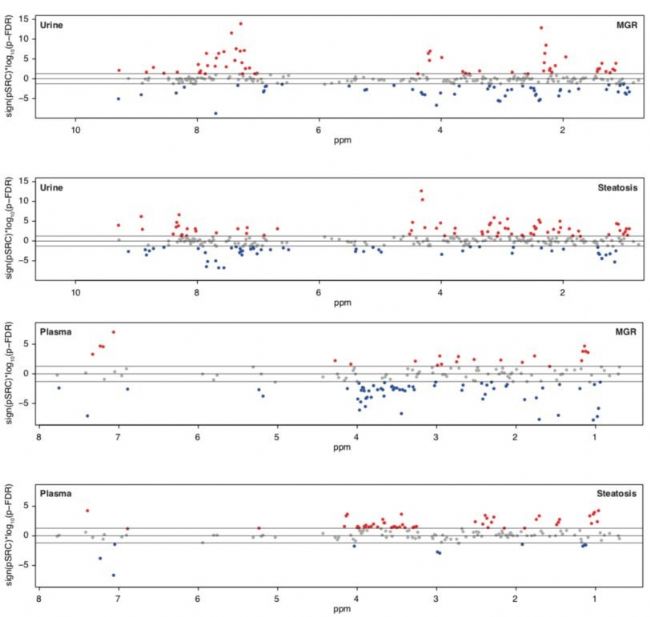
图4 代谢组学研究与脂肪肝临床指标的偏相关结果
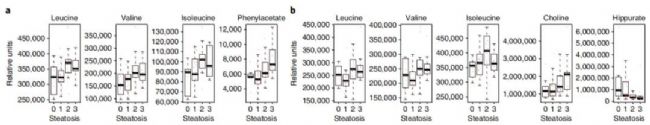
图5 与脂肪肝和微生物相关的代谢物
上述结果表明脂肪肝患者的肠道菌群和代谢物出现了显著性变化,为了揭示肠道菌群是否会影响肝脏代谢变化,对肝脏组织进行了转录组学检测。如图6所示,按照MGR丰富度高低进行分组,发现了2277个基因与脂肪肝和low MGR有关联,pathway的富集分析表明主要是病毒细菌类的免疫应答、胰岛素耐受(如胰岛素受体表达基因INSR表达降低)等方面具有显著性差异。代谢组学文献分享,此外,脂蛋白脂肪酶基因LPL表达增高,长短链乙酰辅酶A脱氢酶基因ACADSB表达降低可能与脂类物质堆积与密切关系。上述结果将肠道菌群参与的支链氨基酸和芳香族氨基酸代谢、血浆和尿液中的支链氨基酸和芳香族氨基酸副产物、肝脏的胰岛素受体和脂类合成基因转录表达与胰岛素耐受、脂肪肝、low MGR的关系联系在一起。
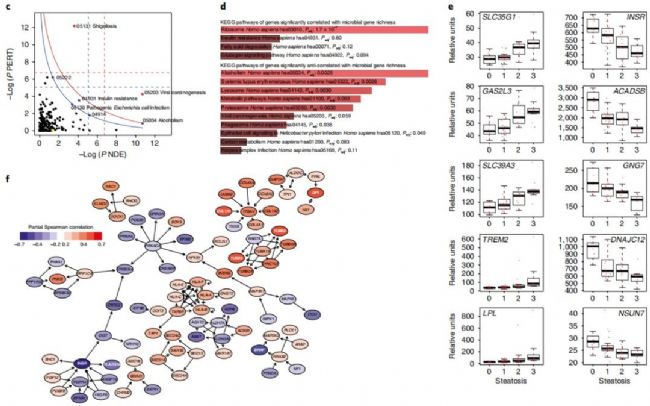
图6 肝脏组织的转录组学研究
多组学研究发现肠道菌群参与的支链氨基酸代谢、芳香族氨基酸代谢与脂肪肝的形成具有一定的关联,为了更加确定因果关系,从人类捐赠者转移肠道细菌导致小鼠发育脂肪肝,表明肠道菌群构成的变化在该疾病中发挥作用。代谢组学文献分享,其中移植的人体肠道菌群数据通过使用SIMCA软件的OPLS回归模型,能够较好地预测小鼠的表型变化,主要体现在肝脏甘油三酯水平、Fabp4基因表达和血浆的缬氨酸水平(如图7所示)。
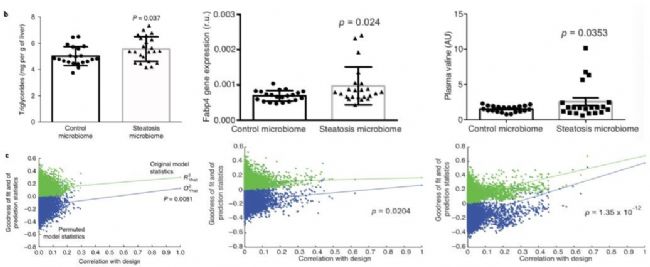
图7 OPLS模型进行表型预测
除了对肠道菌群进行粪菌移植实验证明肠道菌群在脂肪肝发病中的重要作用,该研究还对微生物代谢物苯乙酸PAA进行细胞和小鼠的功能试验验证。棕榈酸(palmitic acid,PA)被报导能够诱导人体原代肝细胞出现脂肪累积,因此以PA作为阳性对照,使用PAA进行原代肝细胞饲养,从图8a中可以清楚发现PAA和PA一样能够促进细胞的脂肪堆积,还发现基因表达与上述的研究具有一定的趋同性,比如LPL(脂蛋白降解酶)和FASN(脂肪酸合成基因)表达量高,表明原代肝细胞的脂类合成能力增强;INSR(胰岛素受体基因)表达增高,GLUT2(葡萄糖转运蛋白2)表达降低,且胰岛素信号中的磷酸化蛋白表达量低,细胞仍处于胰岛素耐受状态。PAA物质的小鼠灌胃实验表明PAA能够增加小鼠肝脏的甘油三酯,降低小鼠尿液异亮氨酸的排泄量(图8l-m)。
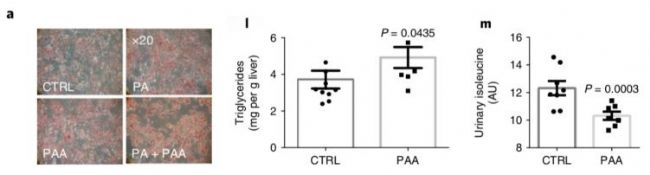
图8 微生物代谢物-苯乙酸PAA的细胞和小鼠造模实验
为了检测组学技术能否进行脂肪肝疾病的早期预警和预测,使用SIMCA软件中的OPLS-DA数据模型对脂肪肝患者进行临床诊断分析,其中将脂肪肝0期的样本作为一组,将脂肪肝1期、脂肪肝2期、脂肪肝3期的样本作为一组,样本数是10 VS 46。如图9所示,使用无创临床指标数据进行疾病诊断分析,AUC=58.38%;加上微创的血糖检测指标(如oral glucose tolerance tests 和 EHCs),AUC=68.69%;这些疾病判断结果明显低于组学技术最弱的诊断结果(尿液代谢组AUC=69.39%)。代谢组学文献分享,以肝脏的转录组学诊断结果为参考,在单一组学上可以发现血浆代谢组(AUC=79.60%)和粪便宏基因组(AUC=72.73%)比尿液代谢组具有更好的预测能力,三个组学合并具有最高的疾病诊断能力(AUC=87.07%)。
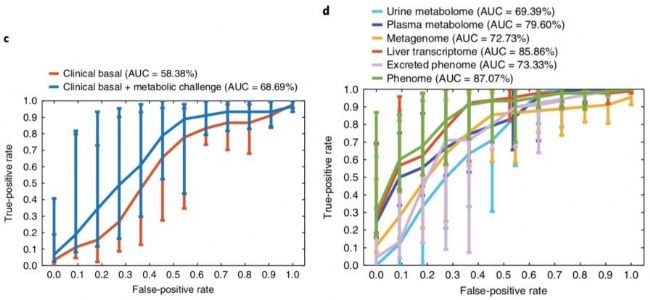
图9 OPLS-DA模型的疾病诊断分析
综上所述:
1. 研究分析女性脂肪肝患者的粪便宏基因组、分子表型组(肝转录组、血浆和尿液代谢组)和临床表型;
2. 发现脂肪肝患者肠道菌群基因丰富度低,菌群的膳食脂质代谢、内毒素、芳香族和支链氨基酸的生物合成能力增强;
3. 与菌群结果一致的是患者的代谢组特征,而且肝脏免疫炎症等基因表达增强;
4. 粪菌移植实验表明肠道菌群可引发脂肪肝,长期苯乙酸(PAA,菌群芳香族氨基酸代谢产物)摄入也有相似作用;
5. 基于分子表型组学和宏基因组学的建模可用于预测脂肪肝情况。
然而,研究人员强调,尚不清楚PAA是否与疾病直接相关,或者它们的增加是否与细菌平衡的临界点相关,还需要进行更多工作来探索这些联系,看看像PAA这样的化合物是否确实可以用来鉴别处于危险中的患者,甚至预测疾病的进展,这将为GP诊所(一种在英国普遍存在的小诊所)进行简单的筛查试验提供了一种可能性。代谢组学文献分享,好消息是,通过操纵肠道细菌,我们可能能够预防脂肪肝疾病及其并发症。
参考文献:
[1] Saltiel, A. R. & Kahn, C. R. Insulin signalling and the regulation of glucose and lipid metabolism. Nature 414, 799–806 (2001).
[2] Kahn, S. E., Hull, R. L. & Utzschneider, K. M. Mechanisms linking obesity to insulin resistance and type 2 diabetes. Nature 444, 840–846 (2006).
[3] Meex, R. C. R. & Watt, M. J. Hepatokines: linking nonalcoholic fatty liver disease and insulin resistance. Nat. Rev. Endocrinol. 13, 509–520 (2017).
[4] Petersen, M. C., Vatner, D. F. & Shulman, G. I. Regulation of hepatic glucose metabolism in health and disease. Nat. Rev. Endocrinol. 13, 572–587 (2017).
[5] Adams, L. A., Anstee, Q. M., Tilg, H. & Targher, G. Non-alcoholic fatty liver disease and its relationship with cardiovascular disease and other extrahepatic diseases. Gut. 66, 1138–1153 (2017).
[6] Hoyles, L., Fernández-Real, J.M., Federici, M. Molecular phenomics and metagenomics of hepatic steatosis in non-diabetic obese women. Nat Med. 24:1070-1080 (2018).
[7] Latorre, J. et al. Decreased lipid metabolism but increased FA biosynthesis are coupled with changes in liver microRNAs in obese subjects with NAFLD. Int. J. Obes. (Lond.) 41, 620–630 (2017).





